דיקור מי שפיר
דיקור מי שפיר (Amniocentesis) היא הבדיקה הנפוצה ביותר לאבחון בעיות גנטיות בעובר. לאחר הדיקור עצמו והוצאת דגימת
מי שפיר (הנוזל המקיף את העובר), הדגימה משמשת למס' בדיקות, בהן ספירת הכרומוזומים של העובר ובדיקת מבנהם על מנת לוודא שאין בהם שברים גסים, כמו גם בדיקת רמת החלבון העוברי במי השפיר וכן בדיקות נוספות.
מתי מבצעים את הבדיקה?
דיקור מי שפיר מתבצע בין שבועות 16-20 להיריון. עם זאת, ישנם מקרים מיוחדים בהם קיימת הוראה רפואית לבצע דיקור בשבועות מאוחרים יותר, ואפילו במהלך השליש השלישי להיריון.
מתי יש צורך בדיקור מי שפיר?
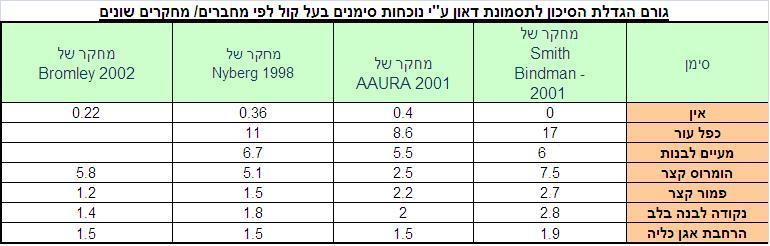
שאלה זו מהווה מקור לדיונים ולמחקרים רבים. כאמור, בדיקור מי השפיר בודקים את מספר ומבנה הכרומוזומים. מספר נמוך מהרגיל או גבוה מהרגיל של כרומוזומים, כמו גם מבנה לא תקין של כרומוזומים, גורמים לרוב לבעיות או מחלות קשות. בכל הריון יש לקחת בחשבון מספר מרכיבים לפני שמחליטים האם יש סיבה לביצוע דיקור מי שפיר. תחילה נציין כי קיים יחס ישר בין גיל האם בעת הלידה לבין הסיכוי הסטטיסטי לבעיות במס' הכרומוזומים של העובר. להלן טבלה המדגימה את הסיכויים הסטטיסטיים לבעיות במס' הכרומוזומים בהתאם לגיל האם:
בנוסף לכך,
בדיקת השקיפות העורפית מהווה גם היא אינדיקציה נוספת לסיכון מוגבר לתסמונת דאון (אחת התסמונות הנפוצות הנובעות מבעיה במס' הכרומוזומים) ולתסמונות נוספות הנובעות ממספר לא תקין של כרומוזומים. לצידה, גם ממצאים שונים המופיעים בסקירת העל קול עשויים להעיד על בעיות במס' כרומוזומים ולעורר צורך בביצוע דיקור מי שפיר. להלן טבלה המדגימה את השפעתם של מס' ממצאי על קול על הסיכוי לתסמונת דאון.
למידע נוסף לגבי תסמונת דאון לחץ כאן.
בהתאם לגיל האם, לממצאי השקיפות העורפית, לממצאי העל קול ולמרכיבים נוספים (רמת חלבון עוברי גבוהה, סיכון גבוה למחלה תורשתית הניתנת לבדיקה ועוד) יוחלט, לרוב לאחר יעוץ גנטי, באם לבצע דיקור מי שפיר.
מהן הסיבות השכיחות לביצוע דיקור מי שפיר?
-
הנחיית משרד הבריאות לביצוע בדיקת מי שפיר לנשים הנמצאות בסיכון גבוה לתסמונת דאון הנקבע עפ"י גיל האם (מבוגרת מ-35 שנים).
-
סיכון גבוה לתסמונת דאון הנקבע עפ"י בדיקות נוספות כגון : שקיפות עורפית, בדיקות דם בשליש הראשון המלוות את השקיפות , בדיקת החלבון העוברי בשליש השני להיריון.
-
סיכון גבוה למחלה תורשתית של העובר, על פי רקע משפחתי ו/או בדיקות לנשאות גנטית.
-
סיכון גבוה להפרעה כרומוזומלית בשל שינוי מבני משמעותי בכרומוזומים אצל אחד מההורים או היסטוריה של בעיה כרומוזומלית בעובר קודם.
-
סיכון גבוה למחלה כרומוזומלית הנקבע בגלל ממצאים בסקירת מערכות באולטא סאונד.
-
סיכון גבוה למחלה מולדת אחרת של העובר (לדוגמא: הדבקה בנגיף CMV, בירור סוג דם).
-
רצון האם- כאשר אין הוראה רפואית מקובלת לדיקור מי שפיר והפעולה מתבצעת לפי בקשת האישה. במקרים אלה מבצעים רק בדיקת כרומוזומים ורמת חלבון עוברי במי השפיר.
כיצד מתבצע הדיקור?
הגברת פונה לבית החולים או למכון המבצע, בקבלה לבית החולים תדרשי למלא טופס הכולל מספר שאלות רפואיות פשוטות, אם ימצא הצורך, תקבלי יעוץ גנטי. בנוסף, תתבקשי לחתום על טופס הסכמה לביצוע דיקור מי שפיר. הבדיקה תבוצע ע"י רופא מומחה בעזרת אחות. תתבקשי לשכב על מיטת הבדיקה, לאחר שתרוקני את שלפוחית השתן, ללא צורך לפשוט בגדים או לחלוץ נעליים. האחות תדריך אותך כיצד לחשוף את הבטן, והרופא יחטא היטיב את עור הבטן בחומר חיטוי הקרוי כלור-הקסידין. בהתחלת הבדיקה עוברת האישה אולטרה סאונד, במהלכו בודק הרופא את מיקום העובר ומחפש את המיקום האופטימלי לביצוע הדקירה. מיקום זה הוא לרוב באיזור רגליי העובר שם יש יחסית כמות רבה של מים. לאחר שנקבע המיקום, מחדיר הרופא מחט דקה בהנחיה בו-זמנית של מכשיר האולטא סאונד לבטן האישה, אשר תגיע לאותו איזור ריכוז גבוה של מי שפיר בשליה. לאחר שהתמקם הרופא בעזרת המחט באיזור המיועד, הוא שואב מעט מי שפיר בעזרת מזרק (בין 20 ל-40 סמ"ק של מי שפיר.
מי שפיר אלה הם שיעברו את הבדיקות הנדרשות. משך הבדיקה כ-15 דקות. הדיקור אינו מלווה בכאב ואינו מצריך הרדמה מקומית.
לאחר הבדיקה, על האישה לנוח כחצי שעה-שעתיים במרפאה בטרם תשוחרר לביתה. ביומיים שלאחר הבדיקה מומלץ מאוד כי האישה תנוח בביתה.
הבדיקה עצמה, אינה אורכת זמן רב, מדובר ברבע שעה פחות או יותר, ואי הנעימות הנלווית לה אינה משמעותית. יתכן שהאישה תחוש לחצים בבטן או כאב מקומי באיזור הבדיקה, אך מחושים אלה לרוב אינם בעייתיים והולכים ודועכים עם המנוחה.
מה בודקים בבדיקה?
-
מספר ומבנה הכרומוזומים – במי השפיר שנלקחו לבדיקה יש למעשה תאי עור שנשרו מהעובר. את התאים הללו מגדלים בתרביות במטרה לגלות ליקויים בכרומוזומים של העובר. הכרומוזומים הם מבנים המכילים את החומר התורשתי – ה DNA , וניתן לראות אותם במיקרוסקופ רק בעת חלוקת התא – לכן, בין השאר, יש צורך להרבות את התאים במעבדה לשם הבדיקה. בדיקת כרומוזומים- קריוטיפ של העובר דורשת הסתכלות דרך מיקרוסקופ על התאים העובריים הנמצאים בשלב מסוים של חלוקת התא. על מנת להגיע לתנאים אופטימלים, יש לבודד את התאים מתוך מי השפיר, לגדל אותם בתרבית, ולהכין אותם לבדיקה. תהליך זה עורך כשלושה שבועות, ולפעמים אף יותר. בבדיקת מי השפיר סופרים את הכרומוזומים ורואים שאין בהם שברים גסים. במצב תקין ימצאו בתא עור של עובר 46 כרומוזומים המסודרים ב 23 זוגות. כל זוג מכיל כרומוזום אחד שהגיע מהאם וכרומוזום אחד שהגיע מהאב. במצב שאינו תקין עשוי להיות הן חוסר והן עודף במס' הכרומוזומים. בנוסף, בוחנים את מבנה הכרומוזומים כיוון שלעיתים מחלות גנטיות מלוות בשינוי במבנם של הכרומוזומים ולא בכמותם. הבדיקה נערכת במספר תאים על מנת לקבל תוצאות מדוייקות ככל הניתן. ההפרעה הכרומוזומלית הנפוצה ביותר היא תסמונת דאון, בתסמונת זו ישנם 47 כרומוזומים במקום 46 כאשר העותק העודף הוא של כרומוזום מס' 21. (למידע נוסף בנושא תסמונת דאון לחץ כאן) תסמונת נפוצה נוספת היא תסמונת אדוארד, המכונה גם "טריזומיה 18", בה ישנם 47 כרומוזומים, כאשר במקרה זה העותק העודף הוא של כרומוזום מס' 18. (למידע נוסף בנושא טריזומיה 18 לחץ כאן) יש לציין כי ישנן מספר מגבלות המעיבות על רמת דיוקה של בדיקת הכרומוזומים במי השפיר. יש לקחת בחשבון שלא תמיד ניתן לזהות במיקרוסקופ ליקויים קטנים מאוד במבנה הכרומוזום, וכן שלעיתים ישנו מצב בו חלק מהתאים מדגימים תמונת כרומוזומים תקינה בעוד שבתאים אחרים ישנם כרומוזומים פגומים – יתכן שהתאים שנבחרו לבדיקה הם דווקא אלה התקינים, וכך לא יובחן בבעיה.
-
בדיקת רמת החלבון העוברי במי השפיר – בדיקה זו מטרתה לוודא שאין כמות רבה מהרגיל של חלבון עוברי במי השפיר, כמות כזו עשויה להעיד על מום בסגירת התעלה העצבית של העובר (גורם לפגמים בעמוד השדרה, במוח, בכליות ועוד). במקרה של קבלת תוצאות מחשידות, יעברו ההורים יעוץ גנטי כדי לשקול בדיקות נוספות.
-
כאשר רוצים לקבל תשובה מהירה ניתן להשתמש בטכנולוגית של FISH לאבחון מס' הכרומוזומים ופגמים במבנהם מתוך מי השפיר. FISH היא טכניקה המאפשרת לזהות כרומוזומים בעזרת סימון פלורסצנטי, ללא כל צורך בגידול תרביות של התאים. מאחר שאין צורך לגדל את התאים ניתן לקבל תשובה מהירה יותר באופן משמעותי. טכניקת FISH מאפשרת גם אבחון של מקטעים לא תקינים בחומר התורשתי. (לחץ כאן למידע נוסף על טכנולוגית FISH)
-
ניתן להשתמש בטכנולוגיה של ביולוגיה מולקולרית - PCR - על מנת לברר באם ישנם זיהומים.
-
כאשר רוצים לדעת על שברים מיקרוסקופיים במבנה הכרומוזומים, ניתן לבדוק מחלות מסויימות בעזרת טכניקת CGH. טכניקה זו מאפשרת זיהוי של פגמים קטנים מאוד בכרומוזומים של העובר, ע"י צביעה פלורסצנטית של החומר התורשתי של העובר והשוואתו לחומר תורשתי צבוע פלורסצנטית של אדם בריא ונורמלי. (לחץ כאן למידע נוסף על טכניקת CGH). לעיון בתופעות הנבדקות בבדיקת הצ'יפ הגנטי (CGH) בהדסה- לחץ כאן
-
מחלות תורשתיות- אבחון או שלילת מחלות תורשתיות בעזרת דגימת מי השפיר. בדיקות אלה נעשות במקרים בהם יש סיכון גבוה למחלה תורשתית ידועה אצל העובר ו/או אחד ההורים נשא של מחלה תורשתית מסויימת כגון: טיי-זקס או X-שביר. בדיקות אלו דורשות הפקת חומר תורשתי (DNA) מתאי מי השפיר והיצוע בדיקות ביוכימיות מיוחדות. בדיקות אלו אינן שגרתיות והן מתבצעות אך ורק באופן מכוון.
-
בדיקות מיוחדות- בדיקות אלו מבוצעות רק במקרים בהם נקבעה הוראה רפואית ברורה. בבדיקות אלו מאבחנים דברים נוספים, כגון: אבחון של הדבקת העובר בוירוס או טפיל, וקביעת בשלות ריאתית של העובר.
מה קורה לאחר הדיקור?
כאמור, רוב הנשים עוברות את דיקור מי השפיר ללא כל השלכות מסכנות, אולם מומלץ לנוח ביומיים שלאחר הבדיקה שכן הסיכונים המועטים (בעיקר הפלה מסיבות שונות) חלים רק בפרק זמן זה – יומיים לאחר הדיקור.
ישנן נשים שחשות לחץ בבטן או בגב התחתון לאחר הבדיקה, אך תופעה זו נפוצה ולרוב תחושה זו עוברת עם המנוחה תוך 24 שעות.
עם זאת, נציין מספר סימנים מדאיגים, שעם הופעתם לאחר דיקור מי שפיר יש לדווח בהקדם לרופא:
מתי מתקבלות התשובות לבדיקה?
כאמור, במסגרת הבדיקה מגדלים את התאים בתרבית ולכן משך הזמן לקבלת התשובה ארוך יחסית. בדרך כלל התשובה הראשונית תתקבל כשבועיים-שלושה שבועות לאחר הבדיקה והתשובה הסופית תוך שלושה-ארבעה שבועות. את התשובה לבדיקת החלבון העוברי במי השפיר ניתן לקבל תוך כשבוע. כאמור, במקרה שיש צורך בתשובה מהירה ניתן להשתמש בטכניקת FISH.
מהם הסיכונים האפשריים בדיקור מי-שפיר?
-
דליפת מי שפיר- לאחר הדיקור ישנם מקרים בהם ישנה דליפה קלה של מי השפיר. עם זאת ישנם מקרים שבהם דליפת מי השפיר חמורה ומביאה לסופו המוקדם של ההיריון.
-
זיהום של שק מי השפיר- זיהום זה נוצר ע"י חיידק, והינו הסיבוך הקשה ביותר של מי השפיר בשל היותו מסוכן לעובר ולאם. שכיחותו כאחד לכל 1000 דיקורים (0.0001%).
-
הפלה- למרות שדיקור מי השפיר מתבצע ע"י רופא מומחה, ישנם מקרים בהם דיקור מי השפיר עלול לגרום להפלה ולאובדן ההיריון שכיחותו כאחד מכל 200 דיקורים (0.5%).
-
פגיעת מחט- אחד הסיבוכים הנדירים ביותר הוא פגיעת מחט באיברים פנימיים של האם ו/או פגיעת המחט בגופו של העובר. הסיבוך נדיר מכייון שהחדרת המחט מתבצעת בהנחיית אולטא סאונד.
הסברים נוספים ביחס לדיקור:
האם הדיקור כואב?
הכאב שנגרם בהחדרת המחט מזכיר את תחושת הכאב בעת לקיחת דגימת דם. בזמן שאיבת נוזל מי השפיר ישנה תחושת לחץ קלה בבטן. יש נשים שלאחר הדיקור חשות כאב קל במקום הדיקור, ולעיתים אף תחושת היתכווצות קלה של הרחם. על מנת להקל על תחושות אלו מומלץ להרבות בשתייה ולהיות במנוחה. ניתן לחזור לפעילות רגילה לאחר 24-36 שעות מנוחה בבית.
כמות מי השפיר הנשאבת:
הכמות הנשאבת אינה משמעותית לעובר מפני שבשבועות 16-20 להיריון כמות מי השפיר היא כ-200 סמ"ק. בעת הדיקור נשאבים רק כ-20-40 סמ"ק של מי שפיר. בנוסף, הכמות החסרה מתחדשת תוך 3-4 שעות.
האם ניתן לדעת את מין העובר בבדיקה?
מין העובר נקבע עפ"י מבנה הכרומוזומים של העובר, ולכן ניתן לקבל תשובה לגבי מין העובר מבדיקה זו.
השוני בדיקור לתאומים מדיקור לעובר אחד:
בהיריון לתאומים לרוב יש שני שקי היריון, ולכן הסיכון לאובדן ההיריון ולהפלה גדול יותר. מלבד זאת התהליך זהה.
האם יכול לקרות מצב בו העובר זז תוך כדי הדיקור?
את דיקור מי השפיר מבצעים בהנחיית אולטא סאונד, ולכן הסיכון של פגיעה בעובר קטן משמעותית.
מתן אנטיביוטיקה לאחר הדיקור:
עפ"י מחקרים ניתן לראות כי מתן אנטיביוטיקה לאחר הדיקור אינו משנה את שכיחות הזיהומים התוך רחמיים, ולכן לא נהוג לתת טיפול אנטיביוטי מונע לאחר הדיקור.
מתי והאם ניתן לדחות את ביצוע הדיקור?
את הדיקור ניתן לדחות במספר ימים מסיבות רפואיות שונות, כגון:דימום נרתיקי או מחלת חום של האם.
הצלחת הדיקור:
ישנם מקרים פחות שכיחים בהם התאים אינם צומחים בתרבית ולא ניתן לבצע את הבדיקות הנדרשות. אין הדבר מעיד על מחלה של העובר, ומומלץ במקרים אלו לבצע דיקור נוסף.
נאמר לי על שיטה מהירה דרכה מקבלים תשובות תוך יום?
בדיקה זו נקראת בקיצור טכניקת FISH המבוצעת ע"י שימוש בגלאים מיוחדים וכרוכה בתשלום נוסף. הבדיקה מתייחסת ל-5 כרומוזומים בלבד. לרוב בדיקה זו מבוצעת בנסיבות רפואיות מיוחדות (סיכון גבוה להפרעה באחד הכרומוזוצים,דיקור בגיל היריון מתקדם). תשובה זו אינה מחליפה את התשובה המלאה המתקבלת לאחר 4 שבועות.
מה ההבדל בין בדיקת מי השפיר הרגילה לבין בדיקת CGH array?
בדיקת הכרומוזומים במי שפיר נועדה לזהות הפרעות במספר או במבנה הכרומוזומים בעובר, במגבלת יכולת הזיהוי של מיקרוסקופ אור. הבדיקה אינה יכולה לזהות ליקויים כרומוזומיים תת-מיקרוסקופיים (כגון חסרים או תוספות שלא ניתנים לזיהוי במיקרוסקופ) שחלקם קשורים לתסמונות, מומים או פגיעה שכלית. ליקויים כאלה ניתנים לזיהוי בבדיקת צ'יפ גנטי (CGH array / CMA). הבדיקה גם אינה יכולה לזהות מוטציות בגנים יחודיים האחראיים למחלות ותסמונות באדם. כיוון שנבדקים רק תאים ספורים, לא ניתן לשלול שיעור נמוך של מוזאיקה בעובר, כלומר מצב בו קיימת הפרעה כרומוזומית רק בחלק מהתאים. תוצאה תקינה אינה מבטיחה כי העובר יהיה חופשי ממצבים שאינם ניתנים לזיהוי בבדיקת כרומוזומים לרבות מומים, פגיעה שכלית ואחרים. מומלץ לפנות עם התשובה לרופא המפנה לצורך המשך טיפול ומעקב.