שקיפות עורפית
שקיפות עורפית הינה בדיקת על קול המבוצעת בגישה וגינאלית (נרתיקית) על מנת למדוד את עובי הנוזל באזור עורף העובר.
הגישה הנרתיקית מאפשרת לד"ר תדמור להגיע למרחק של 6-9 מ"מ מהעובר עם מתמר בעל תדירות גבוהה של 9 MH (9 מיליון מחזורים). על ידי שילוב של מרחק קצר מהעובר ותדירות גבוהה של המתמר אפשר להגיע לרזולוציה (הפרדה) גבוהה ולראות פרטים קטנים של העובר.
השקיפות העורפית הוגינאלית מבוצעת על ידי ד"ר תדמור בשבועות 11-12. גיל ההיריון המיוחד הזה נקבע על מנת לאפשר לעובר להיות מספיק גדול כדי לראות את נוזל עורף העובר, פרטי העובר ומצד שני מספיק קטן על מנת שיכנס לטווח של המתמר הוגינאלי.
השקיפות העורפית הוגינאלית המבוצעת על ידי ד"ר תדמור הינה אחת מהפעולות העיקריות של המרכז הירושלמי. על מנת לבצע את הבדיקה באופן המיטבי ניבנה המרכז הירושלמי לעל-קול באופן מיוחד: חדר בדיקה מבודד לפרטיות מרבית, 2 חדרי שירותים צמודים לחדר הבדיקה, מיטת בדיקה הידראולית.
במטרה לבצע את הבדיקה בצורה הטובה ביותר הנבדקת מתבקשת לבוא עם שלפוחית שתן ריקה, ללא שתיית קפאין (תה, קפה, קולה) ביום הבדיקה.
פרופיל העובר
מה בודקים בשקיפות: במהלך התפתחות העובר, בשבועות 10-13, מצטבר נוזל מתחת לעור, באזור הקרקפת והעורף. במקרים, שיש כמות מוגברת של נוזל (לרוב פס נוזל ברוחב של למעלה מ-3 מ"מ) קיים סיכון מוגבר לעובר הן מומים כרומוזומים (כגון תסמונת דאון) והן למומים אנטומיים (כגון מומי לב קשים). בבדיקה זו ניתן לאתר נשים בעלות סיכון מוגבר ללידת עוברים עם הפרעות כרומוזומיות (או מבניות).
תוצאות הבדיקה: לכל יולדת יש סיכון ללדת עובר עם תסמונת דאון בהתאם לגילה. ניתן לשנות סיכון זה בהתאם לבדיקת השקיפות.
קיימת התאמה בין עובי הנוזל באזור העורף של העובר ובין הסיכון ללידת עובר שיש לו תסמונת דאון. ישנן טבלאות הממירות את תוצאת השקיפות העורפית (וגיל האם) למידת הסיכון להולדת עובר עם הפרעה זאת. לדוגמא, לאישה בת 20 שנה הסיכוי להולדת עובר עם תסמונת דאון הוא 1:1400 (כלומר, אם תלד 1400 ילדים אחד יהיה לוקה בתסמונת). אם נמדדת שקיפות של 0.9 מ"מ הסיכון שלה יורד ל 1:10,000.
שקיפות עורפית של 3 מ"מ ומעלה, מגדילה את הסיכון להולדת עובר עם ליקוי כרומוזומי פי 10 ויותר (בכל קבוצות גיל). בבדיקה פשוטה זו אפשר לאתר כ-50% מהעוברים, שיש להם תסמונת דאון. אם משלבים בחישוב אחד את תוצאות השקיפות העורפית עם בדיקת סקר ביוכימי בטרימסטר הראשון להריון, אפשר לאתר למעלה מ-80% מהעוברים החולים בתסמונת דאון.
בעת ביצוע השקיפות העורפית בגישה וגינאלית אפשר לראות בחלק מהמקרים באם קיימים גם מומים גדולים בעובר.
השקיפות העורפית הוגינאלית היא בדיקה פשוטה, לא חודרנית, שאיננה מסכנת את ההיריון (בניגוד לדיקור מי שפיר או דגימת סיסי שליה). בדיקה זו עשויה לעזור בהחלטה לגבי הצורך בדיקור מי שפיר. יתרון הבדיקה הינו גם במועד ביצועה, כיוון שאם מתגלה עובר חולה בבדיקה הנערכת בשלב מוקדם של ההיריון (עד שבוע 13), אפשר להפסיק את ההיריון בגרידה ואין צורך לבצע הפלות מאוחרות (בתהליך של הלידה).
במקרים של שקיפות עורפית גבוהה ניתן כבר בשבועות 11-12 לבצע בדיקת סיסיי שליה (CVS) ולקבל תשובה תוך שבוע. במידה והתשובה לא תקינה ניתן לסיים את ההיריון בגרידה בשבוע מוקדם.
למה לבצע את השקיפות העורפית בגישה הוגינאלית (נרתיקית)? : גישה וגינאלית (נרתיקית) מאפשרת למתמר הנמצא בנרתיק לצידי צוואר הרחם להגיע קרוב אל העובר (6-9-11 מ"מ). המתמר הוגינאלי הינו בעל תדירות גבוהה 9MH (9 מיליון מחזורים) ולכן מקבלים רזולוציה (הפרדה) גבוהה וניתן לראות פרטים קטנים. בגישה הביטנית להבדיל המרחק שלנו מהעובר הינו 3-4-5-6 ס"מ והמתמר הינו בעל תדירות של 4MH ולכן יכולת ההפרדה (רזולוציה) שלנו הינה יותר נמוכה. לכן בגישה ביטנית קשה יותר לראות פרטים קטנים, במיוחד כאשר מדובר בעובר קטן וצעיר.
בשקיפות עורפית וגינאלית ניתן לראות חלק מחלקי העובר בחלק מהנשים. ניתן לראות קופסת גולגולת, ידיים, רגליים, קיבה, קיר הבטן, עמוד שדרה. שקיפות עורפית איננה סקירת מערכות. אבל אם מתגלה מום גדול בעובר ניתן להפסיק ההיריון מוקדם.
מתי נאלצים לבצע שקיפות עורפית דרך הבטן ולא בגישה וגינאלית?: רק במקרים מיוחדים מאוד כמו בנשים שעברו ניתוחים קיסריים חוזרים או קיימת מיומה בחיבור בין הרחם לצוואר הרחם ולא ניתן לפעמים להגיע עם המתמר הוגינאלי קרוב לרחם ולכן נאלצים לבצע את השקיפות העורפית בגישה דרך הבטן. במקרים של שקיפות עורפית בהם נאלצים לבצע את הבדיקה דרך הבטן יכולת האבחנה בפרטים קטנים נפגעת.
האם מומלץ לנשים המבצעות בדיקת מי השפיר לבצע בדיקת שקיפות עורפית?: נשים המיועדות לבצע בדיקת מי השפיר הינן מטבע הדברים בסיכון גבוהה לתסמונת. לכן קיים גם סיכון גבוהה שהשקיפות העורפית תהיה לא תקינה ואז יופנו לבדיקת סיסיי שליה. כלומר נשים בסיכון גבוהה נזהה את הבעיה בשבוע 12W (שקיפות, סיסיי שליה) ולא נחכה לזיהוי הבעיה בשבוע 21 (מי שפיר 18 שבועות, תשובות מי השפיר אחרי 3 שבועות). זיהוי הבעיה בשבוע 12 מאפשר סיום הריון בגרידה ולא לבצע הפסקת הריון ולידה בשבוע 22.
מה עושים עם תוצאות שקיפות עורפית לא תקינות: כאשר הסיכון המחושב בשקיפות העורפית הינו גבוהה כלומר הסכנה גבוהה, דבר הבא לידי ביטוי במספר נמוך כלומר סיכון של למטה מ 1:380 (לדוגמא: 1:200, 1:50). יש לבצע בדיקת מי שפיר או סיסיי שליה.
במקרים בהם מתקבלת שקיפות עורפית מוגברת והבדיקה הטרום-לידתית (סיסי שליה או מי שפיר) מראה מבנה כרומוזומי תקין, יש להמשיך את הבירור, שיכלול בדיקת אולטרה-סאונד מכוונת (אולטרה-סאונד לבדיקת תקינות הלב) ואקו-לב של העובר.
שקיפות לא תקינה שבה הנוזל בעורף העובר הינו בעובי 3.9 מ"מ
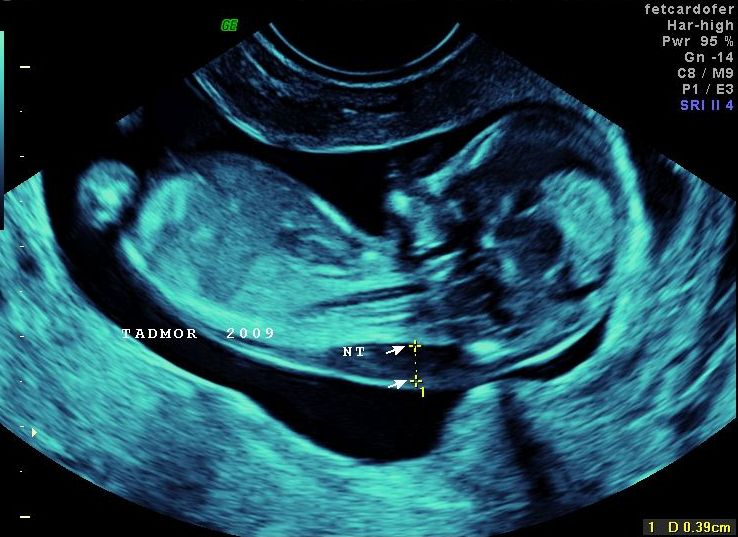
שקיפות עורפית היא בדיקת אולטרה-סאונד המודדת את עובי עורו של העובר באזור העורף. תוצאות מהימנות ביותר אפשר לקבל בשבועות 13-11 להיריון. הערך התקין בשבועות אלו הוא עד 3 מ"מ. ערכים מעל 3 מ"מ מגבירים את הסיכון למומים מולדים (במיוחד מומי לב), לתסמונות כרומוזומיות בכלל ותסמונת דאון בפרט. מעבר לשבוע 14 הגבול העליון של השקיפות העורפית הוא 5-4 מ"מ.
שקיפות עורפית משתנה בשבועות ההיריון השונים ולפיכך, כדי לכמת סיכון זה, מביאים בחשבון את שבוע ההיריון ואת גודלו של הועבר במילימטרים (CRL). מדדים אלה יחדיו מאפשרים לחשב סיכון משוקלל לתסמונת דאון. כשמדובר בסיכון חריג (מעל 1:386), מוזמנת האישה לייעוץ גנטי ויחד איתה דנים בצורך לבצע אבחון טרום-לידתי במי שפיר (או סיסי שליה אם ההיריון פחות מ-13 שבועות).
במקרים שבהם מתקבלת שקיפות עורפית מוגברת והבדיקה הטרום-לידתית (סיסי שליה או מי שפיר) מראה מבנה כרומוזומי תקין, יש להמשיך בבירור אולטרה-סוני מעמיק הכולל אקו-לב עובר.
קישורים:
למידע על שקיפות עורפית בגישה וגינלית לחצ/י כאן.
למידע על משמעות השקיפות לחצ/י כאן.
לחזרה אל שאלות ותשובות.